Introducción
La Mucormicosis es el término utilizado para denominar las infecciones fúngicas invasoras (IFI) producidas por hongos ambientales saprófitos del orden Mucorales, entre los géneros más frecuentes se encuentran Rhizopus y Mucor los cuales se encuentran en el suelo y en la materia orgánica en descomposición. El primer caso de mucormicosis fue descrito en 1885 por Paltauf, quien describió la infección diseminada en un paciente oncológico.
La infección se adquiere por la implantación de las esporas del hongo en la mucosa oral, nasal y conjuntival, por inhalación, o por la ingestión de alimentos contaminados (colonizan rápidamente los alimentos ricos en carbohidratos simples).
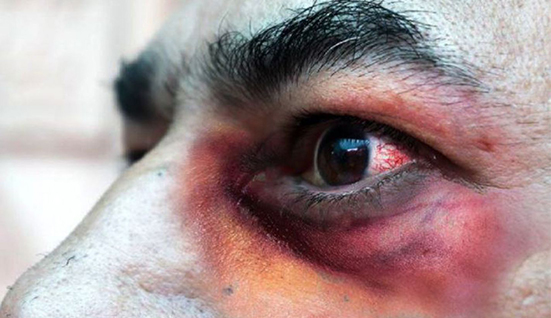
En una persona con factores de riesgo para contraer esta micosis, las esporas germinan y forman hifas, luego invaden el tejido y los vasos sanguíneos, provocando una falta de irrigación dando lugar a un infarto hemorrágico. El nombre de "hongo negro" dado a la mucormicosis, se refiere al tejido oscuro y necrótico que se observa en las personas afectadas por esta micosis.
Las presentaciones clínicas pueden ser: rino-orbitocerebral, pulmonar, cutánea, gastrointestinal y diseminada. En los pacientes con COVID-19 la presentación más frecuente es la rinocerebral. En la piel aparece enrojecimiento que pasa a un color negro de las regiones afectadas (nariz, mejillas, órbitas oculares). La invasión fúngica puede llegar al cerebro, llevando al paciente a la muerte.
La mucormicosis invasiva es una enfermedad de alta mortalidad que requiere un diagnóstico temprano y la inmediata implementación del tratamiento eficaz. Por esta razón, debido a la situación epidemiológica actual, se debe incrementar la sospecha clínica de mucormicosis en pacientes con COVID-19. Gen e ra l m e n t e s e d e b e pensar en personas que tengan factores de riesgo como diabetes mellitus (DM), especialmente aquellos con cetoacidosis diabética, síndrome de inmunodeficiencia adquirida, inmunosupresión iatrogénica, pacientes oncohematológicos y trasplantados de órganos sólidos.
Dentro de los signos y síntomas pueden incluirse: fiebre, dolor, inflamación y enrojecimiento de la zona afectada, aparición de escaras o costras necróticas, proptosis, compromiso de la visión y el sensorio, celulitis orbitaria, oftalmoplejía, sinusitis, rinorrea purulenta, úlceras en paladar. Si la localización es pulmonar puede haber dificultad respiratoria, tos, hemoptisis y dolor pleural.
En el contexto actual de la pandemia por coronavirus, COVID-19 puede presentarse como una neumonía leve a potencialmente mortal, con coinfecciones oportunistas causadas por diferentes bacterias y hongos, entre las que puede presentarse la mucormicosis.
El diagnóstico micológico convencional a partir de muestras clínicas apropiadas y el abordaje multifactorial, que incluye la eliminación de los factores predisponentes, el desbridamiento quirúrgico agresivo y el tratamiento antifúngico efectivo, son fundamentales para la sobrevida de los pacientes.
Distribución Mundial
A nivel global, el mayor número de casos ha sido notificado en la India, en los últimos meses la segunda ola de Covid-19 conlleva una prevalencia mucho mayor, se estima que hay más de 4.000 personas con CAM (Covid asociado a mucormicosis).
En un estudio retrospectivo multicéntrico realizado en India entre Septiembre- Diciembre de ASOCIADA A COVID-19 MUCORMICOSIS 2020, se encontró que entre 287 pacientes con m u c o r m i c o s i s , 1 8 7 (65,2%) tenían CAM; 80,2% eran hombres, 3 2 , 6 % p r e s e n t a b a n COVID-19 como única enfermedad subyacente, 78,7% fueron tratados con g l u co co r t i co i d e s p o r COVID-19, 60,4% tenían diabetes mellitus, 62,6% tuvieron mucormicosis rino- orbital y 23,5% rinoorbito- cerebral. Al comparar el período en estudio con igual período de 2019, se observó un aumento de 2,1 veces en la mucormicosis.
En el transcurso de esta pandemia se han notificado casos de CAM en Brasil, Chile, EEUU, Honduras, México, Paraguay, Uruguay, Italia, Reino Unido y también en Argentina.
Mucormicosis en Argentina:
En la Argentina la mucormicosis es poco frecuente y no existen datos actuales de su prevalencia. En el año 2020 mediante la resolución 680/2020 del Ministerio de Salud se incorporó a COVID-19 como una Enfermedad de Notificación Obligatoria, todo caso de mucormicosis asociado con COVID-19 deberá notificarse de forma inmediata al Sistema Nacional de Vigilancia de la Salud.
En la semana epidemiológica (SE) 24 del año 2021 se reportó a través del Sistema Nacional de Vigilancia de la Salud (SNVSSISA), del Ministerio de Salud de Argentina el primer caso confirmado de mucormicosis asociada con COVID-19 en la provincia de Formosa en una paciente con antecedentes de HTA, Diabetes tipo 2 y una lesión osteolítica en paladar, a la que se realizó toilette quirúrgica y se confirmó la presencia de hifas cenocíticas compatibles con mucorales y desarrollo de Rhizopus sp. en el laboratorio de Micología del Hospital de Alta Complejidad de Formosa.
Diagnóstico
La mucormicosis es una infección de progresión veloz, la recuperación del paciente depende de la rapidez con que se diagnostique. Debe realizarse diagnóstico por imágenes, diagnóstico histopatológico y diagnóstico microbiológico.
Diagnóstico microbiológico:
Muestras: aspirados de senos paranasales, biopsias/ necropsias, BAL/LB, abscesos, secreción de herida, escarificación, líquido sinovial, líquido de punción, otras.
Examen microscópico: es fundamental para realizar un diagnóstico precoz de mucormicosis. Se puede realizar en fresco o blanco de calcofluor (40x) y coloración de Giemsa (100x). Se observan hifas cenocíticas (no tabicadas), anchas (6-16 μm), ramificadas
Cultivo: los mucorales suelen crecen en los medios de cultivos comúnmente utilizados en micología: agar Sabouraud glucosado o de miel y agar Infusión de cerebro y corazón (BHI); incubación a 28ºC y 35-37ºC, son de rápido desarrollo (24-48h).
Características generales de las colonias: algodonosa, blanca o negra grisácea.
Identificación y pruebas de sensibilidad a los antifúngicos: se recomienda la identificación a nivel de género y especie, de esta manera permite mejorar la comprensión epidemiológica de la mucormicosis. La identificación puede realizarse por micro y macromorfología, MALDI-TOF y técnicas de Biología Molecular.
La orientación del tratamiento está basada en el examen microscópico directo y el cultivo, independientemente de la identificación a nivel de género y especie.
Las pruebas de sensibilidad a los antifúngicos son clínicamente útiles sólo en los casos donde se observe fracaso del tratamiento. La determinación de la CIM permite principalmente establecer conocimientos epidemiológicos. Se realiza normalmente en el Laboratorio Nacional de Referencia. (INEI-ANLIS).
Tratamiento
El tratamiento requiere desbridamiento quirúrgico, tratamiento antifúngico específico y, en lo posible, la estabilización de los factores de riesgo. La mucormicosis pone en alerta a los sistemas de salud del país, si bien es pocofrecuente casi siempre es mortal.
Bibliografía
Alerta epidemiológica OPS, Junio 2021
Micosis en tiempos de COVID19. Subcomisión de Micología Clínica , SADEBAC, DIVISION AAM
Ministerio de Salud República Argentina ,Junio 2021