Objetivo: muerte al virus
Actualmente existe una prioridad máxima en la lucha contra la enfermedad: la elaboración de una vacuna. Los fármacos antirretrovirales, que se han venido utilizando hasta ahora con resultados positivos, han logrado eliminar la presencia del virus en la sangre, pero no han conseguido acabar con él. La triple terapia -consistente en dos inhibidores de la transcriptasa inversa y uno de la proteasa- arrincona la presencia del virus, que permanece oculto, pero activo, en sus santuarios, por ejemplo, las glándulas linfáticas. Una vez que la carga viral (la cantidad de virus en la sangre) alcanza unos niveles óptimos, se suprime el tratamiento farmacológico para comprobar si el organismo es capaz de mantener el virus a raya por sí mismo. Sin embargo, los resultados no han sido positivos y el VIH ha vuelto a reproducirse en los pacientes. "Nunca conseguiremos erradicar la epidemia sin una vacuna", afirma Luc Montagnier, el eminente científico francés que aisló por primera vez el retrovirus causante del sida. La vacuna será la encargada de estimular las defensas para matar al virus.
En este momento son más de 25 las formulaciones que se están estudiando. Entre las más prometedoras están las que ha elaborado el grupo de Bárbara Ensoli, viróloga del Instituto Superior de Sanidad de Italia, y la diseñada por Jonas Salk, el mismo científico que desarrolló la vacuna de la polio.
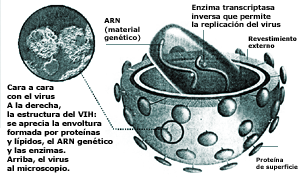
Desde hace dos años la viróloga italiana Bárbara Ensoli, experimenta con monos un fármaco capaz de debilitar al virus haciéndolo vulnerable para las defensas del organismo. Hasta ahora los resultados están siendo muy prometedores. Su proyecto se basa en estimular las defensas del organismo contra la proteína Tat, imprescindible para la replicación del virus en la célula. Esta proteína junto con otra denominada Nef, forma el revestimiento externo de los nuevos virus que se producen en el interior de la célula.
El proyecto de Salk comenzó a experimentarse hace unos años en Estados Unidos y desde hace dos también se está probando con pacientes españoles bajo la coordinación de Eduardo Fernández-Cruz, jefe de Inmunología del Hospital madrileño Gregorio Marañón. Después de dos años, de los tres que componen el estudio, los resultados están siendo muy esperanzadores. La vacuna ha demostrado, por primera vez a nivel internacional, la aparición de células citotóxicas o asesinas que tienen capacidad para destruir el virus.
Así funciona la vacuna
El retrovirus del sida (VIH) se reproduce en el organismo atacando a las células del sistema inmune, denominadas linfocitos T. El ADN vírico (creado a partir del ARN) se engloba en el ADN celular formando uno nuevo que servirá para crear nuevos virus. De una sola célula afectada pueden surgir hasta 10.000 nuevos virus (Figura).
El organismo sólo tiene dos vías para defenderse de la infección. Una es la denominada inmunidad humoral, que combate el VIH a través de anticuerpos producidos por los linfocitos B. Hasta hace unos años se pensaba que la erradicación del sida pasaba por la estimulación del organismo para la producción de linfocitos B. Sin embargo, los anticuerpos por sí mismos han demostrado no ser capaces de contrarrestar la propagación de la pandemia.
La otra vía es la llamada inmunidad celular o citotóxica, que provoca la muerte de la célula infectada a través de los linfocitos T. Las actuales investigaciones se encaminan a la estimulación de la producción de este tipo de linfocitos que mata a las células infectadas.
Este efecto es el que se ha conseguido a través de la vacuna que se está experimentando en España. Los pacientes sometidos a esta nueva terapia están generando una inmunidad específica contra el virus del sida.
Su principio de actuación se basa en la activación del sistema inmune del ser humano, a través de la inoculación de un inmunógeno del VIH, es decir, un virus inactivado, sin capacidad infecciosa. Aunque este principio es similar al de las vacunas preventivas, el fármaco que se pretende obtener es de tipo terapéutico, destinado a generar una autoprotección en las personas ya infectadas y no para evitar nuevos contagios. Además, este medicamento por sí solo, no sirve para acabar con la enfermedad. Su administración se lleva a cabo en combinación con la terapia antirretroviral habitual, ya que lo que se pretende es potenciar el sistema inmunológico mediante la inoculación del virus desactivado, al mismo tiempo que se disminuye la carga viral con la triple terapia.
Los nuevos fármacos
Pero, mientras se espera la llegada de la vacuna, la lucha contra la pandemia sólo cuenta con las armas farmacológicas empleadas hasta hoy. Desde 1996 los enfermos son tratados con la llamada triple terapia, constituida por tres fármacos escogidos de entre 15, dice Stefano Vella, presidente de la International Aids Society. El cóctel está compuesto por inhibidores de las dos enzimas que el virus utiliza para replicarse.
En los próximos meses, se espera la llegada de nuevos fármacos que den un paso más y ataquen al virus desde su llegada al organismo, impidiendo que éste se introduzca en el interior de los linfocitos T. Los fármacos se han proyectado para ocupar las cerraduras por las que el virus penetra en la célula. Cuando el VIH entra en contacto con la célula utiliza dos puertas de entrada para acceder a su interior. Ambas estructuras están presentes en las membranas celulares y son los llamados receptores CD4 y CCR5. Si se impide que el virus interactúe con los receptores no podrá penetrar en la célula, evitando así su reproducción.
Por el momento, las terapias actuales han alargado la vida de los enfermos a cambio de pagar un alto precio, una elevada toxicidad. Tomar fármacos durante años significa exponerse a graves efectos colaterales. Una solución podría ser la llamada terapia intermitente, con períodos de suspensión de la medicación, para permitir al organismo tomar un poco de aliento. Otra posibilidad es la de empezar la terapia lo más tarde posible. Pero todo entraña un riesgo. Retrasar el inicio del tratamiento puede suponer no ver mejoras en el enfermo y, si se empieza demasiado pronto, los efectos negativos pueden llegar a superar a los positivos.
Son muchas las dudas, obstáculos e incertidumbres que comparten los expertos para derrotar a un férreo enemigo común. Pero la esperanza no se pierde y los experimentos auguran un final feliz en poco más de cinco años. Los científicos siguen pistas diferentes en un mismo bosque, alguien encontrará el camino correcto.
Transmisión madre-hijo
La reducción de la transmisión del virus del sida de madre a hijo durante el embarazo, es el mejor resultado de los que se han conseguido a través de la terapia farmacológica en estos años. En efecto, ésta tiene una elevada posibilidad de éxito y permite la interrupción de la cadena infecciosa. Cada año, dos millones y medio de mujeres seropositivas dan a luz. La transmisión natural de la infección es de un 25% a un 30% y, si no se hiciera nada, nacerían 600.000 niños afectados. Las terapias durante el embarazo reducen la transmisión materno-fetal hasta situarla entre el 5% y el 8% de los casos. Los fármacos utilizados hasta ahora, han sido dos inhibidores de la transcriptasa inversa, la enzima que el virus utiliza para replicarse: antes era la zidovudina (o Azt) y más recientemente la nevirapin. Esta última se ha revelado más eficaz y requiere una dosis menor, tanto para la madre como para el bebé. Es necesario conocer sus posibles efectos secundarios, ya que no todos los hijos de madres seropositivas contraen la infección. Por eso, es necesario tener la seguridad de que los fármacos no provocan daños al bebé. Un estudio realizado a 27.000 niños ha ofrecido muy buenos resultados. Se trata de datos muy recientes que habrá que confirmar durante el próximo año.